Rumore,segnale criptato e fase clinica: informazione non evidente
|
Autore principale |
|
|
Co-autori |
|
|
Aree di contributo |
sviluppo concettuale del limite della Normal Science - Interpretazione clinica di anomalie diagnostiche non eliminabili - Fondazione epistemologica del modello diagnostico quantum-like |
|
Questo capitolo fa parte di un lavoro in evoluzione. Aree di contributo e collaboratori possono ampliarsi in revisioni future. | |
Introduzione
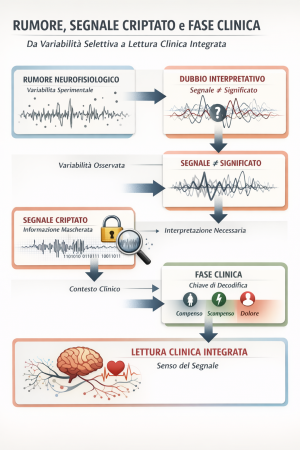
Questo capitolo affronta un problema preliminare ma cruciale per l’interpretazione dei dati neurofisiologici: la distinzione tra rumore, segnale e significato clinico. In ambito sperimentale, in particolare nello studio dei riflessi e dell’attività elettromiografica, la presenza di variabilità nei tracciati è una condizione costante e non eliminabile.
Prima di qualsiasi tentativo interpretativo o clinico, è necessario chiarire che cosa si intenda per “rumore” nel contesto della neurofisiologia umana, quali siano le sue principali fonti e in che misura esso rappresenti una proprietà del sistema studiato piuttosto che un semplice errore di misura. Solo a partire da questa chiarificazione diventa possibile comprendere perché un segnale possa risultare non immediatamente leggibile e perché, in assenza di un adeguato contesto interpretativo, la relazione tra segnale registrato e significato funzionale resti ambigua.
Il capitolo si apre quindi con una definizione operativa di rumore neurofisiologico fondata sulla letteratura sperimentale, per poi introdurre progressivamente il problema del dubbio interpretativo e il ruolo della fase clinica come elemento di lettura integrata del segnale.
Rumore neurofisiologico
Nel contesto della neurofisiologia sperimentale umana, il termine “rumore” non indica necessariamente un errore o un disturbo accidentale, ma comprende l’insieme delle fonti di variabilità che influenzano la registrazione e l’interpretazione dei segnali elettromiografici e riflessi. In questa accezione, ampiamente sviluppata nei lavori di Türker KS il rumore rappresenta una componente strutturale dell’osservazione sperimentale.
Una prima fonte di rumore è di natura metodologica e riguarda le condizioni di registrazione dell’elettromiogramma. Le registrazioni EMG possono essere contaminate da interferenze della rete elettrica, artefatti meccanici, artefatti indotti dallo stimolo e dall’attività simultanea di altri muscoli. In particolare, la registrazione di superficie risulta generalmente più suscettibile a tali contaminazioni rispetto alla registrazione intramuscolare, pur rimanendo utilizzabile su muscoli superficiali di grandi dimensioni quando vengono adottate adeguate precauzioni durante la registrazione e l’analisi dei dati.[1]
Un aspetto specifico della contaminazione metodologica è rappresentato dal fenomeno del cross-talk. Studi condotti in preparazioni classiche di riflesso H hanno dimostrato che il segnale elettromiografico di un muscolo può essere contaminato dall’attività di muscoli antagonisti, in particolare quando l’intensità di stimolazione aumenta. In questi casi, il tracciato “whole muscle” può includere contributi che non appartengono al muscolo o alla via riflessa primariamente investigata.[2]
Accanto alle fonti metodologiche, esiste una componente di rumore che è intrinseca al funzionamento del sistema neuromuscolare. Studi sul comportamento dei motoneuroni tonicamente attivi hanno mostrato che la membrana neuronale è soggetta a fluttuazioni sinaptiche che variano nel tempo dopo l’emissione di un potenziale d’azione. Queste fluttuazioni, descritte come “synaptic noise”, seguono dinamiche compatibili con modelli di tipo stocastico e sono state osservate in diversi pool motoneuronali, incluso il massetere. Tale rumore non è eliminabile sperimentalmente, poiché riflette proprietà fondamentali dell’integrazione sinaptica.[3]
Un’ulteriore fonte di variabilità emerge quando si considerano le risposte riflesse nel tempo e tra differenti sessioni sperimentali. La variabilità dell’H-reflex può rendere difficile l’identificazione di cambiamenti significativi utilizzando analisi tradizionali, anche nello stesso soggetto esaminato in giorni diversi. Per questo motivo è stata proposta la normalizzazione non solo dell’ampiezza della risposta, ma anche dell’intensità relativa di stimolo necessaria per evocarla, evidenziando come la variabilità a riposo possa essere particolarmente elevata.[4]
Nel sistema masticatorio, infine, il problema del rumore è amplificato dalla complessità delle afferenze coinvolte. In condizioni sperimentali umane non è possibile stimolare un singolo sistema recettoriale in isolamento: sotto una stessa condizione di stimolo vengono attivati simultaneamente più recettori e più vie afferenti. Questa non-isolabilità impone la necessità di standardizzare accuratamente le modalità di stimolazione, registrazione e analisi, al fine di ridurre l’ambiguità interpretativa e far emergere le reali relazioni funzionali tra afferenze e motoneuroni.[5]
Dal rumore neurofisiologico al rumore linguistico
Il problema dell’interpretazione non si esaurisce a livello della registrazione neurofisiologica. Anche quando il segnale strumentale è stato acquisito in modo corretto, standardizzato e riproducibile, permane una seconda fonte di rumore, distinta ma altrettanto rilevante: quella legata al linguaggio e alla narrazione clinica.
In ambito clinico, l’informazione non viene mai trasmessa direttamente dal sistema biologico all’atto decisionale, ma attraversa uno spazio intermedio fatto di descrizioni, riferimenti soggettivi, categorie diagnostiche e traduzioni concettuali. In questo passaggio, il segnale fisiologico — già complesso e potenzialmente ambiguo — viene riformulato in un linguaggio che non coincide con quello della macchina né con quello del sistema nervoso.
Si delineano così due livelli di rumore distinti. Il primo è il rumore neurofisiologico, legato alle proprietà del sistema e alle condizioni sperimentali di misura. Il secondo è un rumore linguistico, che emerge quando il dato biologico viene interpretato, raccontato o incasellato all’interno di categorie cliniche predefinite. Questo secondo rumore non deriva da interferenze strumentali, ma dal disallineamento tra il funzionamento del sistema e le strutture linguistiche utilizzate per descriverlo.
In tale contesto, il segnale può risultare ulteriormente criptato: non solo perché mascherato dalla variabilità fisiologica, ma perché tradotto in un linguaggio che non è in grado di restituirne la struttura sottostante. Il messaggio proveniente dalla “macchina biologica” viene così deformato o semplificato prima ancora di essere compreso, generando una distanza tra ciò che il sistema esprime e ciò che la clinica interpreta.
Riconoscere l’esistenza di questa biforcazione tra rumore neurofisiologico e rumore linguistico è un passaggio preliminare indispensabile. Essa consente di comprendere perché, in molti casi, il problema non risieda nell’assenza di informazione, ma nella difficoltà di decifrare un messaggio che attraversa codici diversi prima di diventare oggetto di interpretazione clinica.
Segnale criptato (messaggio macchina)
Quando il dato neurofisiologico e la narrazione clinica non si allineano, può comparire una terza condizione, diversa sia dal “rumore” sia dall’assenza di informazione: il segnale criptato. Con questa espressione intendiamo un’informazione reale, presente nel sistema biologico, ma non decifrabile con gli strumenti interpretativi disponibili in quel momento (conoscenza di base ) oppure con le categorie linguistiche cliniche in uso.
Nel caso che anticiperemo nei paragrafi successivi, il dettaglio riportato dalla paziente — l’esacerbazione del dolore dopo alimenti piccanti — poteva essere facilmente archiviato come rumore narrativo o coincidenza. A posteriori, invece, esso si comporta come un “messaggio macchina”: un indizio coerente con meccanismi che collegano chemosensibilità e nocicezione, e che richiedono una chiave di lettura specifica (es. TRP/TRPV1, neuroinfiammazione, neuropatia delle piccole fibre).
Il punto metodologico è che la criptazione non dipende necessariamente dall’imprecisione della misura, ma dalla mancanza di un operatore di traduzione tra codici diversi: il codice del sistema biologico, il codice strumentale (segnali) e il codice linguistico/clinico (narrazione, categorie, diagnosi). In Masticationpedia questo nodo anticipa due strumenti che verranno formalizzati più avanti: (1) una lettura semantica assistita delle narrazioni cliniche; (2) una rappresentazione vettoriale del significato clinico, capace di collegare indizi dispersi in contesti differenti.
La fase clinica come operatore di orientamento
La fase clinica non rappresenta un livello successivo di misurazione, ma un cambio di funzione del segnale. In presenza di rumore non eliminabile e di informazione criptata, il dato non può più essere trattato come elemento decisorio, ma come indizio orientativo.
In questa fase il clinico non è chiamato a “interpretare” il segnale nel senso classico, bensì a valutarne il peso relativo all’interno di un contesto più ampio. Il segnale non viene tradotto direttamente in diagnosi, ma utilizzato per orientare il percorso diagnostico, selezionare priorità e modulare il sospetto clinico.
La fase clinica diventa quindi un operatore di riduzione dell’errore decisionale, non attraverso la semplificazione del sistema, ma attraverso il riconoscimento esplicito dei suoi limiti. È in questo spazio che dettagli apparentemente marginali — come la relazione tra dolore e stimoli chimici — smettono di essere rumore e iniziano a funzionare come marcatori di deviazione rispetto alla Normal Science.
In altri termini, la fase clinica non decifra il messaggio macchina, ma riconosce che il messaggio esiste e che non può essere ignorato senza aumentare il rischio di errore grave.
- ↑ Türker KS. Electromyography: some methodological problems and issues. Phys Ther. 1993;73(10):698–710.
- ↑ Türker KS, Miles TS. Cross-talk from other muscles can contaminate EMG signals in reflex studies of the human leg. Neurosci Lett. 1990;111(1–2):164–169.
- ↑ Warren JD, Miles TS, Türker KS. Properties of synaptic noise in tonically active human motoneurons. J Electromyogr Kinesiol. 1992;2(4):189–202.
- ↑ Brinkworth RS, Tuncer M, Tucker KJ, et al. Standardization of H-reflex analyses. J Neurosci Methods. 2007;162(1–2):1–7.
- ↑ Türker KS. Reflex control of human jaw muscles. Crit Rev Oral Biol Med. 2002;13(1):85–104.