1. Il valore assoluto come criterio clinico implicito
Nella pratica clinica corrente, il valore numerico viene spesso utilizzato come criterio conclusivo implicito: un test “nella norma” viene interpretato come indicatore di assenza di patologia, mentre una deviazione dal range atteso viene assunta come segnale di anomalia. Questo uso del valore assoluto è raramente esplicitato come scelta epistemologica, ma opera come presupposto tacito nella maggior parte dei protocolli diagnostici.
Tale impostazione funziona adeguatamente nei sistemi semplici, in cui il numero misura una quantità fisica direttamente correlata allo stato patologico. Tuttavia, nei sistemi clinici complessi, caratterizzati da molteplici livelli di organizzazione e da variabili dipendenti dal contesto, il valore assoluto perde progressivamente la capacità di rappresentare lo stato reale del sistema.[1][2]
2. Negatività del valore assoluto e ambiguità clinica
Un valore assoluto negativo può assumere due significati clinicamente distinti. Nel primo caso, si tratta di un falso negativo tecnico: il test sarebbe idoneo a rilevare la patologia, ma fallisce per limiti di sensibilità, errori procedurali o timing inappropriato.
Nel secondo caso, più rilevante sul piano epistemologico, la negatività del valore assoluto non deriva da un errore tecnico, ma dalla struttura stessa del modello diagnostico adottato. Il test misura correttamente ciò per cui è stato progettato, ma la variabile osservata non intercetta il regime patologico sottostante.[3][4]
3. Il Caso clinico 7 come esempio paradigmatico
Nel Caso clinico 7, tutti i test diagnostici eseguiti restituivano valori assoluti rientranti nei limiti di normalità. Secondo una lettura standard evidence-based, tali risultati conducevano all’esclusione di una patologia organica significativa. Questa conclusione, tuttavia, si è rivelata clinicamente fuorviante.
Il nodo critico non risiede nell’esecuzione dei test, che risultavano corretti e metodologicamente appropriati, bensì nel dominio del sistema esplorato. Ogni test interrogava un sottosistema funzionale specifico, mentre il processo patologico coinvolgeva un’area più ampia e parzialmente non sovrapponibile. In particolare, i test trigeminali esploravano regioni non ancora funzionalmente compromesse dal tumore, mentre la patologia stava già interessando strutture troncoencefaliche adiacenti e interconnesse.
In questo contesto, la persistenza di un valore assoluto “nella norma” non indicava l’assenza di patologia, ma piuttosto il fatto che il sistema non aveva ancora superato la soglia di rilevabilità per quella specifica variabile. Il valore assoluto rimaneva stabile non perché il sistema fosse sano, ma perché la variabile misurata non coincideva con quella primariamente perturbata.
Se il valore assoluto dei test fosse stato interpretato in modo relazionale, ovvero come espressione del comportamento globale del sistema coinvolto (trigeminale, acustico e facciale), la negatività avrebbe assunto un significato differente. Un test mirato su un asse funzionale diverso—ad esempio un’interazione trigemino-ipoglossale—avrebbe verosimilmente evidenziato un’anomalia di sistema, nonostante la negatività di tutti i parametri standard.
Questo caso chiarisce una distinzione cruciale: il valore assoluto può agire come indicatore limitato al contesto oppure come marcatore clinico globale, a seconda che venga interpretato in isolamento o all’interno della struttura relazionale del sistema. Nel Caso 7, il valore assoluto si è comportato come un assoluto clinicamente silente, mascherando una patologia grave. Ciò che appare come un falso negativo a livello dei singoli test assume, retrospettivamente, il significato di un valore assoluto riferito a una descrizione incompleta del sistema.[5][6]
Di seguito per chiarezza e meglio comprensione del concetto riportiamo i test odontoiatri e neurofisiologici.
Test odontoiatrici
-
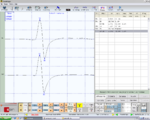
Figure 1: Right consular paraocclusal axiographic tracing: a) Hinge axis center, b) orbital axis plane, c) protrusive tracing, d) mediotrusive tracing, e) mediotrusive masticatory cycle area, f) laterotrusive masticatory cycle area, g) laterotrusive backline , h) consular hinge axis in maximum intercuspidation,
-
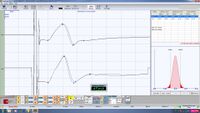
Figure 2: Right consular paraocclusal axiographic tracing: a) Hinge axis center, b) orbital axis plane, c) protrusive tracing, d) mediotrusive tracing, e) mediotrusive masticatory cycle area, f) laterotrusive masticatory cycle area, g) laterotrusive backline.
-
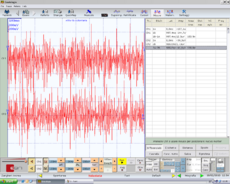
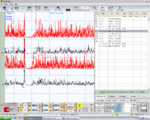
Figura 3: Interferential EMG of right (top) and left (bottom) masseter muscles. Amplitude 200μV per division, time division 100 msec
Rest Neurofisiologici
4. Il limite del valore assoluto come criterio conclusivo
Questo caso mette in evidenza un limite strutturale dell’uso del valore assoluto come criterio conclusivo. Quando più test indipendenti convergono su una refertazione “nella norma”, il sistema diagnostico tende a chiudersi, interpretando tale convergenza come evidenza di normalità del paziente.
Nei sistemi complessi, tuttavia, la patologia può manifestarsi come una riorganizzazione funzionale che non altera immediatamente i valori assoluti delle singole misure, ma ne modifica le relazioni e la dipendenza dal contesto.[7][8]
5. Valore assoluto e regime clinico
Il valore assoluto tende a descrivere un’intensità lungo una scala lineare. Molte patologie clinicamente rilevanti, invece, implicano una transizione di regime piuttosto che una semplice variazione quantitativa. In tali condizioni, il numero resta stabile fino a quando il sistema non attraversa una soglia critica, oltre la quale il comportamento cambia qualitativamente.[9][10]
Nel Caso clinico 7, i valori assoluti rimanevano nella norma perché il sistema non aveva ancora superato la soglia di rilevabilità per quelle variabili. La patologia era presente, ma apparteneva a un regime non intercettato dal set di misure adottato.
6. Conseguenze cliniche ed epistemologiche
In presenza di una sintomatologia persistente e coerente, la negatività dei valori assoluti non può essere assunta come criterio di esclusione diagnostica definitiva. Essa deve essere interpretata come un segnale di allerta epistemologica che impone un ampliamento dello spazio diagnostico e una revisione del modello di riferimento.
Questo approccio è particolarmente rilevante nel dolore cronico e nel dolore neuropatico, dove la dissociazione tra segni strumentali e vissuto clinico è ben documentata.[11][12]
7. Conclusione
La crisi del valore assoluto non consiste nel rifiuto del numero come strumento clinico, ma nella presa di coscienza dei suoi limiti quando viene utilizzato come criterio conclusivo in sistemi complessi. Un valore “nella norma” può coesistere con una patologia grave non per errore tecnico, ma perché il modello diagnostico adottato non intercetta il regime patologico sottostante.
Il valore assoluto va quindi ricollocato: da giudice finale della diagnosi a indicatore parziale, da interpretare alla luce della fenomenologia clinica e della coerenza del quadro complessivo.[13][14]
Limite del valore assoluto
Il caso discusso mostra che un dato può essere descrittivamente normale e, tuttavia, clinicamente significativo se interpretato in relazione ad altre grandezze. I criteri classificatori confrontano parametri isolati con soglie, ma non valutano la coerenza funzionale del sistema.
La diagnosi rilevante emerge invece dalla relazione tra i dati, non dal dato singolo.Variabili non commutative in clinica: l'ordine dell’informazione contaQuesto capitolo segna il passaggio da una diagnosi come classificazione ad una diagnosi come inferenza clinica.
- ↑ Feinstein AR. Clinical judgment revisited: the distraction of quantitative models. Ann Intern Med.
- ↑ Tonelli MR. The limits of evidence-based medicine. Respir Care. 2001.
- ↑ Gigerenzer G, Gray JAM. Better doctors, better patients, better decisions: Envisioning health care 2020. MIT Press.
- ↑ Klein JG. Five pitfalls in decisions about diagnosis and prescribing. BMJ. 2005.
- ↑ Benghanem S et al. Brainstem dysfunction in critically ill patients. Crit Care. 2020.
- ↑ Sharshar T et al. Brainstem responses can predict death and delirium in sedated ICU patients. Crit Care Med. 2011.
- ↑ Khrennikov A. Contextual probability as a basis for quantum-like modeling. J Math Psychol.
- ↑ Nicolis G, Prigogine I. Exploring complexity: An introduction. Freeman.
- ↑ Kelso JAS. Dynamic patterns: The self-organization of brain and behavior. MIT Press.
- ↑ Friston K. The free-energy principle: a unified brain theory? Nat Rev Neurosci. 2010.
- ↑ Woolf CJ. Central sensitization: Implications for the diagnosis and treatment of pain. Pain. 2011.
- ↑ Treede RD et al. Chronic pain as a symptom or a disease. Pain. 2019.
- ↑ Tonelli MR. Integrating evidence into clinical practice: an alternative to evidence-based approaches. J Eval Clin Pract.
- ↑ Greenhalgh T et al. Evidence based medicine: a movement in crisis? BMJ. 2014.