Research Diagnostic Criteria (RDC)1
Article by: Gianni Frisardi
|
Abstract: L'articolo discute lo sviluppo e lo scopo dei Criteri Diagnostici di Ricerca (RDC) per i disturbi temporomandibolari (TMD), che sono stati stabiliti per creare definizioni cliniche standardizzate dei casi con riproducibilità tra clinici e ricercatori. Il progetto RDC si basava su dati empirici derivanti da ricerche epidemiologiche longitudinali e mirava a migliorare la diagnosi, gli studi prognostici e l'efficacia del trattamento. I criteri sono stati derivati da una revisione della letteratura sui metodi diagnostici e validati attraverso studi di riproducibilità.
Gli RDC adottano un modello diagnostico a due assi: l'Asse I copre le diagnosi cliniche, classificando i TMD in tre gruppi: condizioni muscolari, dislocazione meniscale e disturbi articolari come l'artralgia e l'artrite. L'Asse II affronta la disabilità psicosociale e correlata al dolore dei pazienti. Gli RDC enfatizzano misurazioni precise e questionari strutturati per evitare descrizioni cliniche ambigue.
Una significativa limitazione degli RDC è l'esclusione di alcune metodologie diagnostiche strumentali, che possono limitare la diagnosi differenziale precoce, specialmente quando si distingue tra TMD e malattie neurologiche o sistemiche organiche che presentano sintomi simili. Nonostante il suo approccio strutturato, gli RDC sono criticati per concentrarsi troppo sugli aspetti dentali e non considerare diagnosi mediche più ampie. L'articolo conclude sottolineando la necessità di integrare gli RDC con un approccio medico più completo e presenta studi di casi clinici per illustrare le sfide diagnostiche.
[Errore Traduzione]
Asse I: Condizioni cliniche del DTM.
Il primo argomento era che i termini ambigui dovrebbero essere evitati nei 'RDC'. Infatti, molti termini usati per descrivere condizioni cliniche sono utilizzati in modo vago. Spasmo, secondo Lund[1] contrattura, contrazione, iperattività, tensione sono alcuni termini ambigui. I criteri diagnostici per spasmo muscolare, miosite e contratture possono essere trovati nella letteratura medica. Ad esempio, la miosite è caratterizzata da debolezza, anomalie EMG registrate con elettrodi ad ago, un livello elevato di sedimentazione degli eritrociti, un livello elevato di creatinfosfochinasi (CPK) sierica e un'infiammazione evidente alla biopsia. Nel sistema di classificazione proposto, i pazienti sono assegnati a tre gruppi distinti: gruppo I condizioni muscolari; gruppo II dislocazione meniscale; gruppo III artralgie, artrite e osteoartrite, sulla base di semplici esami anamnestici. Alcuni credono, secondo Lund, che il dolore miofasciale e la fibromialgia possano essere distinti dalla presenza di punti trigger in quest'ultima condizione; altri suggeriscono che i punti trigger possano essere indistinguibili. Il punto trigger di una persona, tuttavia, potrebbe essere il punto doloroso di un'altra.
I sottogruppi I e II sono definiti sulla base dell'apertura della bocca. Questo segno clinico è oggetto di discussione continua e dovrebbe essere correlato a genere ed età. Questo può aiutare a migliorare il basso valore predittivo associato al cutoff di 35mm. Widmer cita due studi che riportano differenze di 2,5 e 3,5 mm tra i sessi. Il cutoff per l'apertura massima non assistita è diverso tra i gruppi I e II (40mm vs 35mm) così come i limiti di stiramento passivo indolore (>5mm vs 4mm). La ragione per scegliere limiti diversi non è spiegata e la decisione non è sorprendente. I fattori meccanici, infatti, limitano il movimento nel Gruppo II, mentre il dolore è la causa principale nel Gruppo I, ma non sarebbe altrettanto sorprendente se il soggetto potesse essere classificato nel Gruppo I un giorno e nel Gruppo II successivamente.
Asse II: Stato psicosociale e disabilità correlata al dolore
La misurazione del dolore fa parte dell'Asse II e, essendo una variabile importante, dovrebbe essere considerata utilizzando una scala continua come la scala analogica visiva (VAS) o una checklist descrittiva verbale (VDCL), argomenti che abbiamo già discusso nei capitoli sulla logica del linguaggio medico.
Il questionario DTM include tre domande relative al grado di dolore; una per il dolore recente (n°7); una, per il dolore massimo negli ultimi 6 mesi (n°9); una, per il dolore medio negli ultimi 6 mesi (n°10). L'interpretazione, come si può immaginare, rimane molto difficile poiché la memoria del dolore del paziente è molto bassa nei periodi di cefalea. Le quattro domande sulla disabilità (n°11 a n°14) che fanno riferimento alla memoria del paziente potrebbero essere più efficaci del sintomo del dolore, poiché è più facile controllare l'assenza dal lavoro causata dal dolore che l'intensità del dolore stesso. Gli autori raccomandano che la depressione, i fenomeni vegetativi e fisici siano quantificati utilizzando la scala SCL-90-R (uno strumento di valutazione psicometrica di Leonard R. Derogatis).
Conclusioni
Il DRC è stato un passaggio obbligato nella definizione di linee guida capaci di arginare il fenomeno caotico dell’interpretazione individuale dei DTM. Negli USA, infatti, il sistema assicurativo si è trovato spiazzato dall’enorme spesa sanitaria dovuta all’interpretazione impropria dei dati derivanti dai test strumentali e dai metodi diagnostici clinici non convalidati nel campo dei DTM. Infatti, a questi pazienti venivano spesso indicate terapie protesiche, ortodontiche, ortodontico-posturali e, in ogni caso, molto costose.
Purtroppo, il rigoroso sistema RDC può solo indirizzare la diagnosi verso una categoria più appropriata, ma non definirla con lo stesso rigore e certezza, soprattutto quando si tratta di definire una diagnosi differenziale tra DTM e DOF causata da patologie neurologiche organiche o sistemiche che nella prima fase della malattia possono manifestarsi con sintomi dolorosi diffusi e/o paragonabili a una manifestazione clinica come il TMD.
Un’altra critica che può essere mossa al ‘RDC’ è di considerare il paziente con TMD come una categoria a sé stante quasi esclusivamente odontoiatrica e non come un soggetto dolorante a rischio. Questo criterio concentra i modelli diagnostici su requisiti specificamente odontoiatrici ed esclude una serie di modelli diagnostici clinico-strumentali che hanno un raggio d’azione più ampio.
La decisione del DRC di eliminare completamente il supporto scientifico strumentale nella diagnostica medica ha portato a una restrizione della conoscenza clinica da parte dei medici e dei dentisti tale da non poter più formulare una diagnosi differenziale precoce nelle cefalee in cui il danno è organico.
Si può quindi affermare e confermare che il CDR non solo è restrittivo ma a volte può essere pericoloso per il dentista perché può rendersi responsabile di inesperienza. Con questa affermazione non si vuole annullare tutti gli sforzi compiuti dal ‘RDC’ per dare limiti diagnostici e terapeutici e conseguentemente ridurre notevolmente la speculazione sulla malattia, ma è necessario abbinare a questo modello diagnostico, prevalentemente odontoiatrico, una visione più globale della semeiotica medica che comprenda anche l’utilizzo delle indagini strumentali.
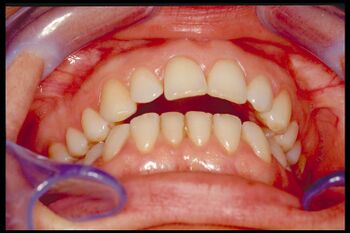
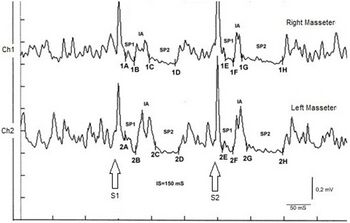
Nei prossimi capitoli, quindi, verranno discussi singolarmente gli elementi di base del ‘RDC’ per poter meglio valutare i limiti e i vantaggi di questo modello diagnostico ma prima di iniziare presentiamo due casi clinici emblematici per il proseguimento dei capitoli sul ‘RDC’ che inducono una profonda riflessione sull’argomento.Le immagini mostrate sono solo una parte dei casi clinici che saranno presentati durante la redazione di masticationpedia, quindi il lettore deve sapere che Masticationpedia è un’enciclopedia dinamica e, quindi, nel tempo i capitoli di altre informazioni utili alla comprensione del razionale del progetto che è prima di tutto osservare la realtà clinica epocale nella riabilitazione masticatoria, osservare le anomalie e possibilmente la crisi del paradigma per poi proporre un nuovo paradigma denominato seguendo le impostazioni khuniane ‘Scienza Straordinaria’ in cui la Comunità Scientifica Internazionale può focalizzare la propria attenzione e critica costruttiva.

- ↑ Lund JP., Widmer CG., Donga R., Stohler CS.: The pain adaptation model: An explanation of the relationship between chronic pain and musculuar activity. Can J Physiol Pharmacol 1991; 69: 683-694