Crisi del valore assoluto: instabilità del numero clinico: differenze tra le versioni
Nessun oggetto della modifica |
Nessun oggetto della modifica |
||
| Riga 1: | Riga 1: | ||
== | == 1. Il valore assoluto come criterio clinico implicito == | ||
Nella pratica clinica corrente, il valore numerico viene spesso utilizzato come criterio conclusivo implicito: un test “nella norma” viene interpretato come indicatore di assenza di patologia, mentre una deviazione dal range atteso viene assunta come segnale di anomalia. Questo uso del valore assoluto è raramente esplicitato come scelta epistemologica, ma opera come presupposto tacito nella maggior parte dei protocolli diagnostici. | |||
Tale impostazione funziona adeguatamente nei sistemi semplici, in cui il numero misura una quantità fisica direttamente correlata allo stato patologico. Tuttavia, nei sistemi clinici complessi, caratterizzati da molteplici livelli di organizzazione e da variabili dipendenti dal contesto, il valore assoluto perde progressivamente la capacità di rappresentare lo stato reale del sistema.<ref>Feinstein AR. ''Clinical judgment revisited: the distraction of quantitative models.'' Ann Intern Med.</ref><ref>Tonelli MR. ''The limits of evidence-based medicine.'' Respir Care. 2001.</ref> | |||
== 2. Negatività del valore assoluto e ambiguità clinica == | |||
Un valore assoluto negativo può assumere due significati clinicamente distinti. Nel primo caso, si tratta di un falso negativo tecnico: il test sarebbe idoneo a rilevare la patologia, ma fallisce per limiti di sensibilità, errori procedurali o timing inappropriato. | |||
Nel secondo caso, più rilevante sul piano epistemologico, la negatività del valore assoluto non deriva da un errore tecnico, ma dalla struttura stessa del modello diagnostico adottato. Il test misura correttamente ciò per cui è stato progettato, ma la variabile osservata non intercetta il regime patologico sottostante.<ref>Gigerenzer G, Gray JAM. ''Better doctors, better patients, better decisions: Envisioning health care 2020.'' MIT Press.</ref><ref>Klein JG. ''Five pitfalls in decisions about diagnosis and prescribing.'' BMJ. 2005.</ref> | |||
== | == 3. Il Caso clinico 7 come esempio paradigmatico == | ||
Il Caso clinico 7 rappresenta un esempio paradigmatico di negatività epistemologica del valore assoluto. La paziente presentava una sintomatologia persistente e coerente (dolore orofacciale cronico, burning mouth syndrome, trigger alimentari specifici), incompatibile con una chiusura rassicurante del quadro clinico.<ref>Benghanem S et al. ''Brainstem dysfunction in critically ill patients.'' Crit Care. 2020.</ref><ref>Sharshar T et al. ''Brainstem responses can predict death and delirium in sedated ICU patients.'' Crit Care Med. 2011.</ref> | |||
Tuttavia, l’intera batteria di test odontoiatrici funzionali e neurofisiologici risultava nella norma. I valori assoluti dei test erano corretti dal punto di vista tecnico e coerenti tra loro, ma clinicamente non discriminanti. Il decorso successivo, con evidenza di una patologia troncoencefalica severa, dimostrò che la negatività dei valori assoluti non equivaleva ad assenza di patologia.<gallery widths="230" heights="200" perrow="3" slideshow""=""> | |||
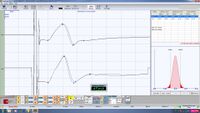
File:Assiografia_dx_modificata.jpeg|'''Figure 1:''' Right consular paraocclusal axiographic tracing: a) Hinge axis center, b) orbital axis plane, c) protrusive tracing, d) mediotrusive tracing, e) mediotrusive masticatory cycle area, f) laterotrusive masticatory cycle area, g) laterotrusive backline , h) consular hinge axis in maximum intercuspidation, | |||
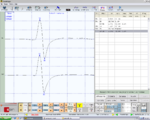
File:Assiografia_sn.jpg|alt=Figure 2: δ2 Right consular paraocclusal axiographic tracing: a) Hinge axis center, b) orbital axis plane, c) protrusive tracing, d) mediotrusive tracing, e) mediotrusive masticatory cycle area, f) laterotrusive masticatory cycle area, g) laterotrusive backline.|'''Figure 2:''' <math>\delta_2</math> Right consular paraocclusal axiographic tracing: a) Hinge axis center, b) orbital axis plane, c) protrusive tracing, d) mediotrusive tracing, e) mediotrusive masticatory cycle area, f) laterotrusive masticatory cycle area, g) laterotrusive backline. | |||
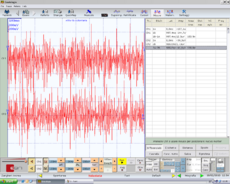
File:Frisardi_Gianni_0001.bmp.png|alt=Figura 3: δ3 Interferential EMG of right (top) and left (bottom) masseter muscles. Amplitude 200μV per division, time division 100 msec|'''Figura 3:''' <math>\delta_3</math> Interferential EMG of right (top) and left (bottom) masseter muscles. Amplitude 200μV per division, time division 100 msec | |||
</gallery>ed i test neurofisiologici<gallery widths="200" mode="slideshow"> | |||
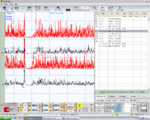
File:Capsaicinica.jpeg|alt=Figura 4: γ1= Motor trigeminal roots evoked potentials bRoot-MEPs.|'''Figura 4:''' <math>\gamma_1=</math> Motor trigeminal roots evoked potentials bRoot-MEPs. | |||
File:Jaw_jerk_in_capsaicinica.bmp.png|alt=Figura 5: γ1= Mandibular tendon reflex (jaw jerk) recorded on the right (top) left (bottom) masseter muscles|'''Figura 5:''' <math>\gamma_1=</math> Mandibular tendon reflex (jaw jerk) recorded on the right (top) left (bottom) masseter muscles | |||
File:Immagine5.bmp.png|alt=Figura 6: γ1= Mechanical silent period recorded on masseter muscles right (top black corresponds to mean) left (bottom black corresponds to mean)|'''Figura 6:''' <math>\gamma_1=</math> Mechanical silent period recorded on masseter muscles right (top black corresponds to mean) left (bottom black corresponds to mean) | |||
</gallery> | |||
=== | |||
Versione delle 07:37, 18 gen 2026
1. Il valore assoluto come criterio clinico implicito
Nella pratica clinica corrente, il valore numerico viene spesso utilizzato come criterio conclusivo implicito: un test “nella norma” viene interpretato come indicatore di assenza di patologia, mentre una deviazione dal range atteso viene assunta come segnale di anomalia. Questo uso del valore assoluto è raramente esplicitato come scelta epistemologica, ma opera come presupposto tacito nella maggior parte dei protocolli diagnostici.
Tale impostazione funziona adeguatamente nei sistemi semplici, in cui il numero misura una quantità fisica direttamente correlata allo stato patologico. Tuttavia, nei sistemi clinici complessi, caratterizzati da molteplici livelli di organizzazione e da variabili dipendenti dal contesto, il valore assoluto perde progressivamente la capacità di rappresentare lo stato reale del sistema.[1][2]
2. Negatività del valore assoluto e ambiguità clinica
Un valore assoluto negativo può assumere due significati clinicamente distinti. Nel primo caso, si tratta di un falso negativo tecnico: il test sarebbe idoneo a rilevare la patologia, ma fallisce per limiti di sensibilità, errori procedurali o timing inappropriato.
Nel secondo caso, più rilevante sul piano epistemologico, la negatività del valore assoluto non deriva da un errore tecnico, ma dalla struttura stessa del modello diagnostico adottato. Il test misura correttamente ciò per cui è stato progettato, ma la variabile osservata non intercetta il regime patologico sottostante.[3][4]
3. Il Caso clinico 7 come esempio paradigmatico
Il Caso clinico 7 rappresenta un esempio paradigmatico di negatività epistemologica del valore assoluto. La paziente presentava una sintomatologia persistente e coerente (dolore orofacciale cronico, burning mouth syndrome, trigger alimentari specifici), incompatibile con una chiusura rassicurante del quadro clinico.[5][6]
Tuttavia, l’intera batteria di test odontoiatrici funzionali e neurofisiologici risultava nella norma. I valori assoluti dei test erano corretti dal punto di vista tecnico e coerenti tra loro, ma clinicamente non discriminanti. Il decorso successivo, con evidenza di una patologia troncoencefalica severa, dimostrò che la negatività dei valori assoluti non equivaleva ad assenza di patologia.
-
Figure 1: Right consular paraocclusal axiographic tracing: a) Hinge axis center, b) orbital axis plane, c) protrusive tracing, d) mediotrusive tracing, e) mediotrusive masticatory cycle area, f) laterotrusive masticatory cycle area, g) laterotrusive backline , h) consular hinge axis in maximum intercuspidation,
-
Figure 2: Right consular paraocclusal axiographic tracing: a) Hinge axis center, b) orbital axis plane, c) protrusive tracing, d) mediotrusive tracing, e) mediotrusive masticatory cycle area, f) laterotrusive masticatory cycle area, g) laterotrusive backline.
-
Figura 3: Interferential EMG of right (top) and left (bottom) masseter muscles. Amplitude 200μV per division, time division 100 msec
ed i test neurofisiologici
- ↑ Feinstein AR. Clinical judgment revisited: the distraction of quantitative models. Ann Intern Med.
- ↑ Tonelli MR. The limits of evidence-based medicine. Respir Care. 2001.
- ↑ Gigerenzer G, Gray JAM. Better doctors, better patients, better decisions: Envisioning health care 2020. MIT Press.
- ↑ Klein JG. Five pitfalls in decisions about diagnosis and prescribing. BMJ. 2005.
- ↑ Benghanem S et al. Brainstem dysfunction in critically ill patients. Crit Care. 2020.
- ↑ Sharshar T et al. Brainstem responses can predict death and delirium in sedated ICU patients. Crit Care Med. 2011.