Diagnosi come classificazione (RDC): descrivere non significa inferire: differenze tra le versioni
Nessun oggetto della modifica |
Nessun oggetto della modifica |
||
| Riga 22: | Riga 22: | ||
* una semplice combinazione di parametri | * una semplice combinazione di parametri | ||
È invece una regola di interpretazione che emerge dal comportamento relazionale dei dati, non dai dati isolati. | È invece una regola di interpretazione che emerge dal comportamento relazionale dei dati, non dai dati isolati.<ref>Croskerry P.A universal model of '''diagnostic''' '''reasoning'''. Acad Med. 2009 Aug;84(8):1022-8. doi: 10.1097/ACM.0b013e3181ace703.PMID: 19638766</ref><ref>Norman GR, Eva KW. '''Diagnostic''' '''error''' and clinical '''reasoning'''. Med Educ. 2010 Jan;44(1):94-100. doi: 10.1111/j.1365-2923.2009.03507.x.PMID: 20078760</ref> | ||
Nel criterio inferenziale il dato non parla da solo: acquisisce significato solo nel contesto degli altri dati. | Nel criterio inferenziale il dato non parla da solo: acquisisce significato solo nel contesto degli altri dati. | ||
La diagnosi non è assegnata, ma dedotta. | La diagnosi non è assegnata, ma dedotta.<ref>Institute of Medicine (US). ''Improving Diagnosis in Health Care''. National Academies Press, 2015.</ref> | ||
In termini clinici, la domanda non è se un parametro sia alterato, ma come più parametri si tengano, o non si tengano, insieme. | In termini clinici, la domanda non è se un parametro sia alterato, ma come più parametri si tengano, o non si tengano, insieme. | ||
| Riga 39: | Riga 39: | ||
* normalità statistica dei singoli valori | * normalità statistica dei singoli valori | ||
Essa indica l’assenza di contraddizioni interne tra i segnali ed è, per sua natura, una proprietà relazionale e non assoluta. | Essa indica l’assenza di contraddizioni interne tra i segnali ed è, per sua natura, una proprietà relazionale e non assoluta.<ref>Sadegh-Zadeh K. ''Handbook of Analytic Philosophy of Medicine''. Springer, 2012.</ref> | ||
==== Caso clinico dimostrativo – Paziente “Bruxer” ==== | ==== Caso clinico dimostrativo – Paziente “Bruxer” ==== | ||
| Riga 56: | Riga 56: | ||
* quadro compatibile con condizione non patologica o parafisiologica | * quadro compatibile con condizione non patologica o parafisiologica | ||
Dal punto di vista classificatorio, il caso risulterebbe negativo o non clinicamente rilevante. | Dal punto di vista classificatorio, il caso risulterebbe negativo o non clinicamente rilevante.<ref>Schiffman E, Ohrbach R, Truelove E, et al. Diagnostic Criteria for Temporomandibular Disorders (DC/TMD). ''J Oral Facial Pain Headache''. 2014.</ref> | ||
[[File:Bruxer MEP.jpeg|sinistra|miniatura|<small>'''Figura 2:''' Potenziali Evocati Motori delle radici del trigemino.</small>]] | [[File:Bruxer MEP.jpeg|sinistra|miniatura|<small>'''Figura 2:''' Potenziali Evocati Motori delle radici del trigemino.</small>]] | ||
| Riga 71: | Riga 71: | ||
Quando il jaw jerk viene messo in relazione con la Root-MEPs emerge il dato clinicamente rilevante. | Quando il jaw jerk viene messo in relazione con la Root-MEPs emerge il dato clinicamente rilevante. | ||
Nei soggetti normali l’ampiezza del jaw jerk corrisponde mediamente a circa il 30% dell’ampiezza della Root-MEPs. | Nei soggetti normali l’ampiezza del jaw jerk corrisponde mediamente a circa il 30% dell’ampiezza della Root-MEPs.<ref>Cruccu G, et al. Trigeminal reflexes in humans. ''Clinical Neurophysiology''. 2005.</ref> | ||
Nel caso “Bruxer”: | Nel caso “Bruxer”: | ||
| Riga 98: | Riga 98: | ||
I criteri RDC/DC-TMD valutano singole dimensioni cliniche confrontandole con soglie indipendenti e producendo una classe diagnostica. | I criteri RDC/DC-TMD valutano singole dimensioni cliniche confrontandole con soglie indipendenti e producendo una classe diagnostica. | ||
Essi non valutano la compatibilità reciproca dei segnali, la loro simmetria dinamica né il rapporto tra afferenza e risposta riflessa. | Essi non valutano la compatibilità reciproca dei segnali, la loro simmetria dinamica né il rapporto tra afferenza e risposta riflessa.<ref>Institute of Medicine (US). ''Improving Diagnosis in Health Care''. National Academies Press, 2015.</ref> | ||
Un sistema può quindi risultare classificabile ma internamente incoerente. È in questo spazio che nasce il dolore clinicamente rilevante “senza diagnosi”. | Un sistema può quindi risultare classificabile ma internamente incoerente. È in questo spazio che nasce il dolore clinicamente rilevante “senza diagnosi”. | ||
| Riga 109: | Riga 109: | ||
L’Indice Ψ nasce in questo punto come formalizzazione quantitativa di un giudizio inferenziale clinico. | L’Indice Ψ nasce in questo punto come formalizzazione quantitativa di un giudizio inferenziale clinico. | ||
<div style=" | |||
max-width: 920px; | |||
margin: 36px auto 48px; | |||
padding: 22px 24px; | |||
background: #ffffff; | |||
border: 1px solid rgba(0,0,0,0.12); | |||
border-left: 6px solid #C9A24D; | |||
border-radius: 14px; | |||
box-shadow: 0 12px 28px rgba(0,0,0,0.12); | |||
"> | |||
'''Chiusura concettuale''' | |||
Il caso clinico discusso mostra che la correttezza descrittiva non garantisce la comprensione clinica. | Il caso clinico discusso mostra che la correttezza descrittiva non garantisce la comprensione clinica. | ||
Un segno può risultare negativo secondo criteri classificatori consolidati e, tuttavia, assumere un significato clinico rilevante quando viene interpretato in relazione ad altre grandezze funzionali. | Un segno può risultare negativo secondo criteri classificatori consolidati e, tuttavia, assumere un significato clinico rilevante quando viene interpretato in relazione ad altre grandezze funzionali. | ||
[[Livelli di osservazione clinica: cambio di scala dell'informazione]] | |||
</div> | |||
{{Bib}} | |||
}} | |||
Versione delle 13:09, 16 gen 2026
Diagnosi come classificazione (RDC): descrivere non significa inferire
Criterio inferenziale e coerenza interna del sistema: evidenza clinica
Che cosa intendiamo per “criterio inferenziale”
Un criterio inferenziale non è:
- una soglia numerica
- una categoria diagnostica
- una semplice combinazione di parametri
È invece una regola di interpretazione che emerge dal comportamento relazionale dei dati, non dai dati isolati.[1][2]
Nel criterio inferenziale il dato non parla da solo: acquisisce significato solo nel contesto degli altri dati. La diagnosi non è assegnata, ma dedotta.[3]
In termini clinici, la domanda non è se un parametro sia alterato, ma come più parametri si tengano, o non si tengano, insieme.
Coerenza interna del sistema: definizione clinica
La coerenza interna rappresenta una proprietà centrale del sistema clinico.
Un sistema è coerente quando le sue componenti sensoriali, motorie e riflessogene mostrano proporzioni compatibili e una simmetria funzionale plausibile.
La coerenza non coincide con:
- assenza di dolore
- assenza di sintomi
- normalità statistica dei singoli valori
Essa indica l’assenza di contraddizioni interne tra i segnali ed è, per sua natura, una proprietà relazionale e non assoluta.[4]
Caso clinico dimostrativo – Paziente “Bruxer”
Profilo clinico essenziale
Paziente con bruxismo noto, dolore orofacciale intermittente e affaticamento muscolare, in assenza di segni articolari strutturali evidenti. Il quadro clinico appare stabile nel tempo, senza limitazioni funzionali macroscopiche.
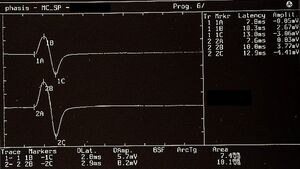
Inquadramento secondo criteri RDC/DC-TMD
Secondo i criteri RDC/DC-TMD:
- assenza di segni articolari patologici
- jaw jerk bilaterale presente e relativamente simmetrico (Fig.1)
- nessuna positività franca ai test standardizzati
- quadro compatibile con condizione non patologica o parafisiologica
Dal punto di vista classificatorio, il caso risulterebbe negativo o non clinicamente rilevante.[5]
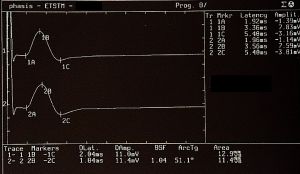
Dati neurofisiologici rilevanti
La valutazione neurofisiologica mostra:
- Root-MEPs con ampiezza assoluta pari a 11 mV a destra e 11,4 mV a sinistra, indicativa di elevata energia neuromotoria assoluta
- jaw jerk bilaterale relativamente simmetrico, senza asimmetrie macroscopiche
- assenza di alterazioni di latenza o di conduzione
In una lettura descrittiva isolata, il jaw jerk simmetrico sarebbe correttamente considerato un reperto negativo secondo i criteri RDC.
Lettura inferenziale dei dati
Quando il jaw jerk viene messo in relazione con la Root-MEPs emerge il dato clinicamente rilevante.
Nei soggetti normali l’ampiezza del jaw jerk corrisponde mediamente a circa il 30% dell’ampiezza della Root-MEPs.[6]
Nel caso “Bruxer”:
- il jaw jerk raggiunge il 71,9% della Root-MEPs a destra
- e il 51,8% a sinistra
Il valore del jaw jerk, pur simmetrico, risulta quindi sproporzionato rispetto all’energia neuromotoria assoluta del sistema trigeminale, che rappresenta la risposta massimale del sistema nervoso centrale e periferico.
Interpretazione clinica e coerenza interna
Il sistema mostra:
- simmetria bilaterale conservata
- assenza di lesioni strutturali
- perdita della proporzionalità fisiologica tra afferenza e risposta riflessa
La coerenza interna del sistema risulta compromessa non per alterazione di un singolo parametro, ma per la rottura della relazione fisiologica tra Root-MEPs e jaw jerk.
Valore dimostrativo del caso
Questo caso dimostra che:
- un segno può essere descrittivamente normale
- ma inferenzialmente patologico
- se letto fuori dalla sua relazione sistemica
La simmetria non equivale a coerenza funzionale e la relazione tra i dati risulta clinicamente più informativa del dato isolato.
Perché i sistemi classificatori non vedono la coerenza
I criteri RDC/DC-TMD valutano singole dimensioni cliniche confrontandole con soglie indipendenti e producendo una classe diagnostica.
Essi non valutano la compatibilità reciproca dei segnali, la loro simmetria dinamica né il rapporto tra afferenza e risposta riflessa.[7]
Un sistema può quindi risultare classificabile ma internamente incoerente. È in questo spazio che nasce il dolore clinicamente rilevante “senza diagnosi”.
Ponte naturale verso l’Indice Ψ
Il caso del paziente “Bruxer” mostra che il significato clinico non emerge dal valore isolato, ma dalla relazione tra grandezze funzionali.
Diventa quindi necessaria una misura capace di quantificare la coerenza interna del sistema, rendendo visibile quando esso mantiene stabilità e quando la perde.
L’Indice Ψ nasce in questo punto come formalizzazione quantitativa di un giudizio inferenziale clinico.
Chiusura concettuale
Il caso clinico discusso mostra che la correttezza descrittiva non garantisce la comprensione clinica. Un segno può risultare negativo secondo criteri classificatori consolidati e, tuttavia, assumere un significato clinico rilevante quando viene interpretato in relazione ad altre grandezze funzionali.
Livelli di osservazione clinica: cambio di scala dell'informazione
- ↑ Croskerry P.A universal model of diagnostic reasoning. Acad Med. 2009 Aug;84(8):1022-8. doi: 10.1097/ACM.0b013e3181ace703.PMID: 19638766
- ↑ Norman GR, Eva KW. Diagnostic error and clinical reasoning. Med Educ. 2010 Jan;44(1):94-100. doi: 10.1111/j.1365-2923.2009.03507.x.PMID: 20078760
- ↑ Institute of Medicine (US). Improving Diagnosis in Health Care. National Academies Press, 2015.
- ↑ Sadegh-Zadeh K. Handbook of Analytic Philosophy of Medicine. Springer, 2012.
- ↑ Schiffman E, Ohrbach R, Truelove E, et al. Diagnostic Criteria for Temporomandibular Disorders (DC/TMD). J Oral Facial Pain Headache. 2014.
- ↑ Cruccu G, et al. Trigeminal reflexes in humans. Clinical Neurophysiology. 2005.
- ↑ Institute of Medicine (US). Improving Diagnosis in Health Care. National Academies Press, 2015.
