Crisi del valore assoluto: instabilità del numero clinico: differenze tra le versioni
Nessun oggetto della modifica |
|||
| (32 versioni intermedie di uno stesso utente non sono mostrate) | |||
| Riga 1: | Riga 1: | ||
<div class="chapter-content"> | |||
{{main menu it | {{main menu it | ||
|link to German= Hauptseite | |link to German= Hauptseite | ||
| Riga 8: | Riga 9: | ||
}} | }} | ||
= | = Crisi del valore assoluto: ''<small>instabilità del numero clinico</small>'' = | ||
{{ScientificContributions it | |||
| main_author = [[Autori:Gianni_Frisardi|Gianni Frisardi]] | |||
| co_authors = [[Autori:Diego_Centonze|Diego Centonze]], [[Autori:Flavio_Frisardi|Flavio Frisardi]], [[Autori:Kemal_Sitki_Türker|Kemal Sitki Türker]] | |||
| contributions = sviluppo concettuale del limite della Normal Science - Interpretazione clinica di anomalie diagnostiche non eliminabili - Fondazione epistemologica del modello diagnostico quantum-like | |||
}} | |||
__TOC__ | |||
<html> | |||
<style> | |||
/* TOC senza riquadro */ | |||
.toc { | |||
border: none !important; | |||
background: transparent !important; | |||
padding: 0 !important; | |||
margin: 18px 0 28px 0 !important; | |||
box-shadow: none !important; | |||
} | |||
{ | .toc > ul { | ||
padding-left: 0 !important; | |||
} | |||
</style> | |||
</html> | |||
== Abstract == | == Abstract == | ||
Questo capitolo analizza la crisi del valore assoluto nella misura clinica, mostrando come l’assunzione implicita di un numero stabile, unico e indipendente dal contesto risulti inadeguata nei sistemi biologici complessi. | |||
In particolare, nella clinica del dolore orofacciale, la misura numerica non si comporta come una costante osservabile, ma come l’esito di un processo osservazionale dipendente dallo stato funzionale del sistema, dal contesto clinico e dall’ordine delle osservazioni. | |||
Attraverso esempi clinici paradigmatici, viene mostrato come valori quantitativi apparentemente normali possano coesistere con una sintomatologia dolorosa reale e persistente, generando falsi negativi strutturali nella diagnostica tradizionale. | |||
Il caso clinico della paziente “Capsaicina” evidenzia in modo emblematico questo limite: la convergenza di referti numericamente rassicuranti in contesti specialistici differenti non coincide con la normalità clinica, ma maschera una condizione patologica sottostante. | |||
In tale prospettiva, il numero clinico perde il suo statuto di proprietà intrinseca del sistema e assume quello di esito osservazionale contestuale. | |||
La stabilità numerica non garantisce stabilità funzionale, né l’assenza di patologia. | |||
Il capitolo conclude che, nei sistemi complessi, il dato clinico non può essere ridotto a una grandezza scalare, ma richiede una rappresentazione orientata, capace di includere intensità, direzione e dinamica dello stato osservato. | |||
Questa transizione concettuale prepara il passaggio dal numero al vettore clinico, ponendo le basi epistemologiche e operative per lo sviluppo dell’Indice <math>\Psi</math>. | |||
== Introduzione == | |||
=== Quando il numero smette di essere un fondamento === | |||
La pratica clinica contemporanea si fonda, spesso in modo implicito, su un presupposto forte: che il fenomeno osservato possa essere descritto mediante un numero stabile, riproducibile e indipendente dal contesto in cui viene rilevato. | |||
Questo presupposto, ereditato dalla fisica classica e dalla statistica descrittiva tradizionale, ha sostenuto per lungo tempo l’edificio della cosiddetta ''Normal Science'' clinica, consentendo comparazioni, soglie decisionali e protocolli standardizzati.<ref> | |||
Kuhn T.S. – ''The Structure of Scientific Revolutions''. University of Chicago Press, 1962. | |||
</ref> | |||
Tuttavia, nei sistemi biologici complessi — e in particolare nei sistemi neuro-funzionali coinvolti nella clinica orofacciale — tale presupposto mostra limiti strutturali. | |||
Il numero clinico, lungi dal comportarsi come una costante osservabile, manifesta una variabilità sistematica che non può essere eliminata attraverso la semplice ripetizione della misura. | |||
Questa variabilità non rappresenta un errore contingente, ma segnala una crisi concettuale più profonda: la crisi del valore assoluto non rappresenta un errore contingente, ma segnala una crisi concettuale più profonda: la crisi del valore assoluto. | |||
== 1. Il valore assoluto come ipotesi implicita == | |||
Quando si afferma che una grandezza clinica “vale” un certo numero, si assume implicitamente che esista un valore vero, sottostante e stabile, che la misura si limiti a rivelare con maggiore o minore precisione. | |||
Formalmente, questo presupposto può essere espresso come: | |||
<math> | |||
x = x^{\ast} | |||
</math> | |||
dove <math>x^{\ast}</math> rappresenta il valore reale del sistema, mentre ogni deviazione osservata viene interpretata come rumore, errore strumentale o variabilità biologica non strutturata. | |||
In questa cornice, il compito del clinico e dello statistico è chiaro: ridurre la variabilità per avvicinarsi quanto più possibile a <math>x^{\ast}</math>. | |||
Tuttavia, tale impostazione contiene un postulato non dimostrato: che il sistema osservato possieda effettivamente un valore assoluto, indipendente dal contesto, dall’atto osservativo e dalla sequenza delle misurazioni. | |||
== 2. Il numero clinico come esito osservazionale == | |||
L’analisi clinica mostra che ciò che viene effettivamente rilevato non è un valore unico e stabile, ma una pluralità di valori: | |||
<math> x_1, x_2, \dots, x_n</math> | |||
ottenuti in condizioni apparentemente simili ma mai realmente identiche. | |||
Questi valori non fluttuano casualmente attorno a un centro fisso, bensì presentano pattern di variazione riconducibili a fattori clinicamente rilevanti. | |||
In particolare, la variabilità osservata dipende da: | |||
* lo stato funzionale del sistema; | |||
* il contesto clinico in cui la misura viene effettuata; | |||
* l’ordine osservativo con cui le valutazioni vengono eseguite; | |||
*l’interazione tra osservatore e paziente. | |||
Il numero clinico osservato può quindi essere più correttamente descritto come: | |||
<math> x_i = f(S_i, C_i, O_i)</math> | |||
dove <math>S_i</math> rappresenta lo stato del sistema, <math>C_i</math> il contesto clinico e <math>O_i</math> l’ordine osservativo. | |||
In questa formulazione, il numero non è più una proprietà intrinseca del sistema biologico, ma l’esito di un processo osservazionale strutturato. | |||
La misura non rivela semplicemente un valore “che esiste”, bensì produce un dato che dipende dalle condizioni in cui viene generato. | |||
=== Caso clinico paradigmatico: “Capsaicina” (1995) === | |||
Questo caso mostra in modo concreto perché il numero clinico non può essere trattato come un valore assoluto. | |||
Una paziente (circa 60 anni) riferisce dolore orofacciale diffuso bilaterale (temporali e occipitale) associato a bruciore della bocca (BMS) da oltre 10 anni, spesso notturno, con peggioramento riferito dopo alimentazione piccante. | |||
Non vengono rilevate discrepanze occlusali significative; una placca notturna risulta inefficace. In precedenza la paziente era stata interpretata come affetta da dolore orofacciale atipico (AOP) a possibile componente psicosomatica e successivamente come affetta da disordini temporomandibolari (TMD) secondo protocolli standardizzati.<gallery widths="500" heights="200" perrow="2" slideshow""="" mode="slideshow"> | |||
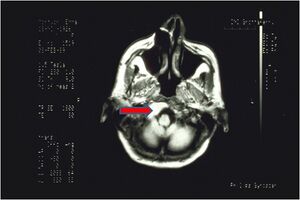
File:Capsaicina.jpg|alt=Figura 7: Sezione assiale dell'encefalo a livello del midollo allungato in cui si evidenzia una massa ( freccia) che invade parzialmente il frame ovale|'''Figura 1:''' Sezione assiale dell'encefalo a livello del midollo allungato in cui si evidenzia una massa ( freccia) che invade parzialmente il frame ovale | |||
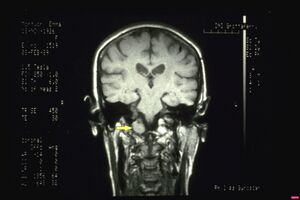
File:Capsaicina 1.jpeg|alt=Figura 7: Sezione coronale dell'encefalo a livello del midollo allungato in cui si evidenzia una massa ( freccia) che invade parzialmente il frame ovale|'''Figura 2:''' Sezione coronale dell'encefalo a livello del midollo allungato in cui si evidenzia una massa ( freccia) che invade parzialmente il frame ovale | |||
</gallery>'''Sᵢ (stato del sistema):''' | |||
il sistema è clinicamente positivo (dolore persistente), ma i parametri quantitativi disponibili nei contesti specialistici non evidenziano anomalie strutturali o funzionali macroscopiche. | |||
'''Cᵢ (contesto):''' | |||
* in contesto odontoiatrico vengono eseguiti test gnatologici (assiografia ed EMG interferenziale) con referti di apparente normalità; | |||
* in contesto neurofisiologico vengono eseguiti test trigeminali (riflessi e potenziali evocati) che restituiscono, ancora, una apparente normalità. | |||
'''Oᵢ (ordine osservativo):''' | |||
la sequenza delle osservazioni conduce a una stabilità numerica che produce una falsa rassicurazione clinica: contesti differenti convergono verso valori compatibili con la norma, mentre la sintomatologia dolorosa persiste. | |||
Quando la procedura diagnostica giunge a un punto di azzeramento del potere discriminativo dei test (demarcatore di coerenza <math>\tau</math> di fatto nullo), diventa obbligatorio ampliare l’osservazione. | |||
La risonanza magnetica dell’encefalo evidenzia una lesione neoplastica del tronco encefalico (neurinoma) con coinvolgimento della regione del forame occipitale.<blockquote>Questo caso rappresenta un falso negativo strutturale della diagnostica scalare: il numero resta “normale” mentre lo stato clinico è patologico.</blockquote> | |||
=== Esempi clinici: quando lo stesso numero non significa la stessa cosa === | |||
La dipendenza del numero clinico dallo stato del sistema, dal contesto e dall’ordine osservativo non costituisce un artificio teorico, ma rappresenta un’esperienza quotidiana nella pratica clinica, in particolare nella diagnosi del dolore orofacciale. | |||
Di seguito vengono presentati alcuni esempi paradigmatici, utili a chiarire il significato operativo della relazione <math>x_i = f(S_i, C_i, O_i)</math>. | |||
==== Esempio 1 — Stato del sistema (Sᵢ) ==== | |||
Un paziente riferisce dolore orofacciale persistente, ma presenta parametri strumentali di simmetria neuromuscolare entro i limiti di normalità. | |||
Un | |||
In una fase iniziale (<math>S_1</math>), la misurazione restituisce valori compatibili con un sistema funzionalmente stabile. | |||
In una fase successiva (<math>S_2</math>), a parità di protocollo diagnostico e di strumenti impiegati, i valori numerici rimangono sostanzialmente sovrapponibili, mentre il quadro clinico evolve verso una sintomatologia dolorosa ingravescente. | |||
Il numero osservato non cambia in modo significativo, ma cambia il significato clinico del numero, poiché il sistema si trova in uno stato funzionale differente. | |||
==== Esempio 2 — Contesto (Cᵢ) ==== | |||
Un paziente viene valutato in contesti clinici differenti, ciascuno con strumenti diagnostici coerenti con la specifica disciplina di riferimento. | |||
In ambito odontoiatrico, i test eseguiti esplorano prevalentemente parametri strutturali e funzionali locali, restituendo valori numerici compatibili con una condizione di apparente normalità. | |||
In | In un contesto neurofisiologico, l’attenzione si sposta su dinamiche di risposta centrale, integrazione sensoriale e modulazione del dolore, facendo emergere una diversa espressività clinica a fronte di valori numerici non necessariamente discordanti. | ||
Il numero osservato non cambia in modo sostanziale, ma il contesto clinico ne modifica il significato e l’interpretazione diagnostica. | |||
==== Esempio 3 — Ordine osservativo (Oᵢ) ==== | |||
Una sequenza di valutazioni diagnostiche, per motivi contingenti, viene eseguita in un ordine specifico: inizialmente in ambito odontoiatrico e successivamente in ambito neurofisiologico. | |||
Le prime misurazioni mostrano una risposta stabile e non patologica. | |||
Le osservazioni successive, pur mantenendo valori medi comparabili, evidenziano una progressiva instabilità clinica non imputabile a disturbi di tipo occlusale o masticatorio. | |||
L’ordine con cui le osservazioni vengono effettuate diventa parte integrante del risultato, poiché orienta il percorso interpretativo e condiziona le decisioni diagnostiche successive. | |||
== 4 | ==== Esempio 4 — Il falso negativo clinico ==== | ||
Un paziente presenta elevata simmetria strutturale e parametri quantitativi compatibili con la norma, ma riferisce dolore orofacciale significativo e persistente. | |||
Nel formalismo classico, il numero induce una falsa rassicurazione clinica. | |||
La misura, trattata come valore assoluto, suggerisce assenza di patologia. | |||
In realtà, il sistema si colloca in una condizione di instabilità funzionale che non viene intercettata dalla rappresentazione scalare del dato. | |||
Questo tipo di paziente rappresenta uno dei principali punti ciechi della diagnostica tradizionale e costituisce una motivazione clinica fondamentale per l’abbandono dell’ipotesi di valore assoluto.<ref> | |||
Cruccu G., Truini A. – ''Refractory neuropathic pain: assessment and interpretation''. Neurology, 2013. | |||
</ref> | |||
== 3. Instabilità ≠ errore == | |||
=== Riconsiderare la variabilità clinica === | |||
Nella lettura classica, la variabilità è un problema da eliminare. | |||
Nella prospettiva qui proposta, essa diventa invece un segnale clinico di primo ordine. | |||
È necessario distinguere tra: | |||
* rumore casuale, privo di struttura informativa; | |||
* variabilità strutturata, che riflette cambiamenti reali nello stato del sistema. | |||
Nei sistemi clinici complessi, la ripetizione della misura non conduce alla convergenza verso un valore stabile, ma alla manifestazione di un’instabilità coerente, che persiste anche in condizioni controllate. | |||
Questa instabilità non indica assenza di informazione, bensì la presenza di un’informazione di livello superiore, non accessibile attraverso strumenti statistici puramente descrittivi quali lo RDC.<ref> | |||
Goldberger A.L., Peng C.K., Lipsitz L.A. – ''What is physiologic complexity and how does it change with aging and disease?'' | |||
Neurobiology of Aging, 2002. | |||
</ref> | |||
== 4. Limiti del formalismo statistico classico == | |||
La statistica tradizionale affronta la variabilità mediante parametri riassuntivi quali media e deviazione standard: | |||
<math>x \approx \mu \pm \sigma</math> | |||
Tale rappresentazione assume implicitamente: | |||
* indipendenza delle osservazioni; | |||
* omogeneità del contesto; | |||
* assenza di effetti di ordine. | |||
Queste ipotesi risultano spesso violate nella pratica clinica reale. | |||
La media diventa un artefatto matematico, mentre la deviazione standard misura la dispersione senza coglierne la struttura. | |||
In presenza di dipendenze contestuali e sequenziali, la riduzione dei dati a un valore medio non solo perde informazione, ma può occultare il fenomeno clinico rilevante. | |||
== 5. Definizione: instabilità del numero clinico == | |||
'''Instabilità del numero clinico''' | |||
Proprietà emergente di una misura clinica per cui il valore osservato varia in modo sistematico al variare del contesto, dello stato del sistema o della sequenza osservativa, rendendo inadeguata l’assunzione di un valore assoluto unico. | |||
Questa definizione segna un passaggio concettuale decisivo: | |||
il problema non è più stimare meglio un numero, ma comprendere la natura del numero che viene stimato. | |||
== 6. Simulazione didattica == | |||
=== Dal numero scalare al vettore clinico (Caso 7) === | |||
Per chiarire in modo intuitivo la crisi del valore assoluto, introduciamo una simulazione didattica basata su un indice fittizio, ispirato al Caso 7, che rappresenti simmetria e normalità funzionale. | |||
In un approccio classico, tale indice verrebbe espresso come un numero scalare, assumendo implicitamente che esso descriva in modo completo lo stato clinico del paziente. | |||
Tuttavia, l’instabilità osservata suggerisce un cambiamento di rappresentazione: non più uno scalare, ma un vettore. | |||
Definiamo quindi un indice clinico fittizio come vettore bidimensionale: | |||
<math>\vec{\Psi} = (u, v)</math> | |||
dove: | |||
* <math>u</math> rappresenta una componente di simmetria (con segno che indica la direzione della deviazione); | |||
* <math>v</math> rappresenta una componente di stabilità/normalità funzionale. | |||
Il vettore <math>\vec{\Psi}</math>non descrive un valore assoluto, ma uno stato clinico, caratterizzato sia dall’intensità complessiva della deviazione sia dalla sua direzione nello spazio clinico. | |||
== 7. Rappresentazione grafica a quadranti == | |||
Il vettore clinico può essere rappresentato in un piano cartesiano inscritto in un cerchio, suddiviso in quattro quadranti. | |||
In questa rappresentazione: | |||
* il modulo <math>||\vec{\Psi}||</math> esprime la distanza complessiva dalla condizione centrale di simmetria e stabilità; | |||
* la direzione del vettore esprime il tipo di deviazione clinica. | |||
I quattro quadranti possono essere letti in modo qualitativo: | |||
** '''Quadrante I:''' ''Simmetria e stabilità'' (condizione funzionale prossima alla norma; assenza di dolore e bassa dinamica patologica) | |||
** '''Quadrante II:''' ''Asimmetria con instabilità clinica moderata'' (possibile compenso funzionale; rischio di sottostima o falsa rassicurazione clinica) | |||
** '''Quadrante III:''' ''Asimmetria ed elevata instabilità'' (sistemi complessi non stazionari; quadro clinico attivo e chiaramente patologico) | |||
** '''Quadrante IV:''' ''Simmetria con elevata instabilità clinica'' (dolore reale in assenza di asimmetrie macroscopiche; '''falso negativo della diagnostica classica''') | |||
<blockquote>Due pazienti possono quindi presentare valori medi simili, ma collocarsi in regioni profondamente diverse dello spazio clinico.</blockquote> | |||
== 8. Implicazioni concettuali == | |||
Il passaggio dal numero scalare al vettore clinico mostra in modo intuitivo perché il '''valore assoluto''' fallisce nei sistemi complessi. | |||
Quando la misura è instabile, la domanda clinica non è più “qual è il valore”, ma:<blockquote>“In quale regione dello spazio clinico si colloca lo stato del paziente?”</blockquote>Questa simulazione non costituisce ancora il formalismo completo dell’Indice Ψ, ma ne anticipa la logica fondamentale: il numero clinico cambia natura e diventa un oggetto orientato, contestuale e informativo. | |||
== Conclusione == | |||
=== Verso un nuovo formalismo === | |||
Il numero clinico non fallisce perché impreciso, ma perché viene trattato come assoluto in un sistema che assoluto non è. | |||
La crisi del valore assoluto non implica l’abbandono del numero, ma la necessità di ridefinirne lo statuto matematico ed epistemologico. | |||
Nei capitoli successivi verranno introdotti i formalismi probabilistici e informazionali necessari per descrivere in modo rigoroso questi stati clinici, ponendo le basi operative dell’Indice <math>\Psi</math>. | |||
<div style=" | <div style=" | ||
max-width: 920px; | max-width: 920px; | ||
| Riga 105: | Riga 269: | ||
box-shadow: 0 12px 28px rgba(0,0,0,0.12); | box-shadow: 0 12px 28px rgba(0,0,0,0.12); | ||
"> | "> | ||
== | == Dal numero al vettore clinico == | ||
Nei sistemi complessi, il dato clinico non può più essere interpretato come una semplice intensità, lineare di valore assoluto ma deve essere considerato come uno stato orientato nello spazio diagnostico. | |||
Ciò richiede una rappresentazione vettoriale che includa non solo il modulo del dato, ma anche la sua direzione e la sua fase, intese come espressione della dinamica funzionale del sistema. | |||
Nei | Questo capitolo pone le basi concettuali per tale transizione. | ||
Nei capitoli successivi verrà introdotta una rappresentazione vettoriale del dato clinico, preliminare allo sviluppo formale dell’Indice <math>\Psi</math>, in cui la misura diventa uno strumento orientativo e non più un semplice valore da confrontare con una soglia. | |||
[[Variabili non commutative in clinica: l'ordine dell’informazione conta]] | |||
</div> | </div> | ||
</div> | |||
{{Bib}} | {{Bib}} | ||
Versione attuale delle 23:53, 18 gen 2026
Crisi del valore assoluto: instabilità del numero clinico
|
Autore principale |
|
|
Co-autori |
|
|
Aree di contributo |
sviluppo concettuale del limite della Normal Science - Interpretazione clinica di anomalie diagnostiche non eliminabili - Fondazione epistemologica del modello diagnostico quantum-like |
|
Questo capitolo fa parte di un lavoro in evoluzione. Aree di contributo e collaboratori possono ampliarsi in revisioni future. | |
Abstract
Questo capitolo analizza la crisi del valore assoluto nella misura clinica, mostrando come l’assunzione implicita di un numero stabile, unico e indipendente dal contesto risulti inadeguata nei sistemi biologici complessi. In particolare, nella clinica del dolore orofacciale, la misura numerica non si comporta come una costante osservabile, ma come l’esito di un processo osservazionale dipendente dallo stato funzionale del sistema, dal contesto clinico e dall’ordine delle osservazioni.
Attraverso esempi clinici paradigmatici, viene mostrato come valori quantitativi apparentemente normali possano coesistere con una sintomatologia dolorosa reale e persistente, generando falsi negativi strutturali nella diagnostica tradizionale. Il caso clinico della paziente “Capsaicina” evidenzia in modo emblematico questo limite: la convergenza di referti numericamente rassicuranti in contesti specialistici differenti non coincide con la normalità clinica, ma maschera una condizione patologica sottostante.
In tale prospettiva, il numero clinico perde il suo statuto di proprietà intrinseca del sistema e assume quello di esito osservazionale contestuale. La stabilità numerica non garantisce stabilità funzionale, né l’assenza di patologia.
Il capitolo conclude che, nei sistemi complessi, il dato clinico non può essere ridotto a una grandezza scalare, ma richiede una rappresentazione orientata, capace di includere intensità, direzione e dinamica dello stato osservato. Questa transizione concettuale prepara il passaggio dal numero al vettore clinico, ponendo le basi epistemologiche e operative per lo sviluppo dell’Indice .
Introduzione
Quando il numero smette di essere un fondamento
La pratica clinica contemporanea si fonda, spesso in modo implicito, su un presupposto forte: che il fenomeno osservato possa essere descritto mediante un numero stabile, riproducibile e indipendente dal contesto in cui viene rilevato. Questo presupposto, ereditato dalla fisica classica e dalla statistica descrittiva tradizionale, ha sostenuto per lungo tempo l’edificio della cosiddetta Normal Science clinica, consentendo comparazioni, soglie decisionali e protocolli standardizzati.[1]
Tuttavia, nei sistemi biologici complessi — e in particolare nei sistemi neuro-funzionali coinvolti nella clinica orofacciale — tale presupposto mostra limiti strutturali.
Il numero clinico, lungi dal comportarsi come una costante osservabile, manifesta una variabilità sistematica che non può essere eliminata attraverso la semplice ripetizione della misura.
Questa variabilità non rappresenta un errore contingente, ma segnala una crisi concettuale più profonda: la crisi del valore assoluto non rappresenta un errore contingente, ma segnala una crisi concettuale più profonda: la crisi del valore assoluto.
1. Il valore assoluto come ipotesi implicita
Quando si afferma che una grandezza clinica “vale” un certo numero, si assume implicitamente che esista un valore vero, sottostante e stabile, che la misura si limiti a rivelare con maggiore o minore precisione. Formalmente, questo presupposto può essere espresso come:
dove rappresenta il valore reale del sistema, mentre ogni deviazione osservata viene interpretata come rumore, errore strumentale o variabilità biologica non strutturata.
In questa cornice, il compito del clinico e dello statistico è chiaro: ridurre la variabilità per avvicinarsi quanto più possibile a . Tuttavia, tale impostazione contiene un postulato non dimostrato: che il sistema osservato possieda effettivamente un valore assoluto, indipendente dal contesto, dall’atto osservativo e dalla sequenza delle misurazioni.
2. Il numero clinico come esito osservazionale
L’analisi clinica mostra che ciò che viene effettivamente rilevato non è un valore unico e stabile, ma una pluralità di valori:
ottenuti in condizioni apparentemente simili ma mai realmente identiche. Questi valori non fluttuano casualmente attorno a un centro fisso, bensì presentano pattern di variazione riconducibili a fattori clinicamente rilevanti.
In particolare, la variabilità osservata dipende da:
- lo stato funzionale del sistema;
- il contesto clinico in cui la misura viene effettuata;
- l’ordine osservativo con cui le valutazioni vengono eseguite;
- l’interazione tra osservatore e paziente.
Il numero clinico osservato può quindi essere più correttamente descritto come:
dove rappresenta lo stato del sistema, il contesto clinico e l’ordine osservativo.
In questa formulazione, il numero non è più una proprietà intrinseca del sistema biologico, ma l’esito di un processo osservazionale strutturato. La misura non rivela semplicemente un valore “che esiste”, bensì produce un dato che dipende dalle condizioni in cui viene generato.
Caso clinico paradigmatico: “Capsaicina” (1995)
Questo caso mostra in modo concreto perché il numero clinico non può essere trattato come un valore assoluto.
Una paziente (circa 60 anni) riferisce dolore orofacciale diffuso bilaterale (temporali e occipitale) associato a bruciore della bocca (BMS) da oltre 10 anni, spesso notturno, con peggioramento riferito dopo alimentazione piccante.
Non vengono rilevate discrepanze occlusali significative; una placca notturna risulta inefficace. In precedenza la paziente era stata interpretata come affetta da dolore orofacciale atipico (AOP) a possibile componente psicosomatica e successivamente come affetta da disordini temporomandibolari (TMD) secondo protocolli standardizzati.Sᵢ (stato del sistema):il sistema è clinicamente positivo (dolore persistente), ma i parametri quantitativi disponibili nei contesti specialistici non evidenziano anomalie strutturali o funzionali macroscopiche.
Cᵢ (contesto):
- in contesto odontoiatrico vengono eseguiti test gnatologici (assiografia ed EMG interferenziale) con referti di apparente normalità;
- in contesto neurofisiologico vengono eseguiti test trigeminali (riflessi e potenziali evocati) che restituiscono, ancora, una apparente normalità.
Oᵢ (ordine osservativo): la sequenza delle osservazioni conduce a una stabilità numerica che produce una falsa rassicurazione clinica: contesti differenti convergono verso valori compatibili con la norma, mentre la sintomatologia dolorosa persiste.
Quando la procedura diagnostica giunge a un punto di azzeramento del potere discriminativo dei test (demarcatore di coerenza di fatto nullo), diventa obbligatorio ampliare l’osservazione.
La risonanza magnetica dell’encefalo evidenzia una lesione neoplastica del tronco encefalico (neurinoma) con coinvolgimento della regione del forame occipitale.Questo caso rappresenta un falso negativo strutturale della diagnostica scalare: il numero resta “normale” mentre lo stato clinico è patologico.
Esempi clinici: quando lo stesso numero non significa la stessa cosa
La dipendenza del numero clinico dallo stato del sistema, dal contesto e dall’ordine osservativo non costituisce un artificio teorico, ma rappresenta un’esperienza quotidiana nella pratica clinica, in particolare nella diagnosi del dolore orofacciale.
Di seguito vengono presentati alcuni esempi paradigmatici, utili a chiarire il significato operativo della relazione .
Esempio 1 — Stato del sistema (Sᵢ)
Un paziente riferisce dolore orofacciale persistente, ma presenta parametri strumentali di simmetria neuromuscolare entro i limiti di normalità.
In una fase iniziale (), la misurazione restituisce valori compatibili con un sistema funzionalmente stabile. In una fase successiva (), a parità di protocollo diagnostico e di strumenti impiegati, i valori numerici rimangono sostanzialmente sovrapponibili, mentre il quadro clinico evolve verso una sintomatologia dolorosa ingravescente.
Il numero osservato non cambia in modo significativo, ma cambia il significato clinico del numero, poiché il sistema si trova in uno stato funzionale differente.
Esempio 2 — Contesto (Cᵢ)
Un paziente viene valutato in contesti clinici differenti, ciascuno con strumenti diagnostici coerenti con la specifica disciplina di riferimento.
In ambito odontoiatrico, i test eseguiti esplorano prevalentemente parametri strutturali e funzionali locali, restituendo valori numerici compatibili con una condizione di apparente normalità.
In un contesto neurofisiologico, l’attenzione si sposta su dinamiche di risposta centrale, integrazione sensoriale e modulazione del dolore, facendo emergere una diversa espressività clinica a fronte di valori numerici non necessariamente discordanti.
Il numero osservato non cambia in modo sostanziale, ma il contesto clinico ne modifica il significato e l’interpretazione diagnostica.
Esempio 3 — Ordine osservativo (Oᵢ)
Una sequenza di valutazioni diagnostiche, per motivi contingenti, viene eseguita in un ordine specifico: inizialmente in ambito odontoiatrico e successivamente in ambito neurofisiologico.
Le prime misurazioni mostrano una risposta stabile e non patologica. Le osservazioni successive, pur mantenendo valori medi comparabili, evidenziano una progressiva instabilità clinica non imputabile a disturbi di tipo occlusale o masticatorio.
L’ordine con cui le osservazioni vengono effettuate diventa parte integrante del risultato, poiché orienta il percorso interpretativo e condiziona le decisioni diagnostiche successive.
Esempio 4 — Il falso negativo clinico
Un paziente presenta elevata simmetria strutturale e parametri quantitativi compatibili con la norma, ma riferisce dolore orofacciale significativo e persistente.
Nel formalismo classico, il numero induce una falsa rassicurazione clinica. La misura, trattata come valore assoluto, suggerisce assenza di patologia.
In realtà, il sistema si colloca in una condizione di instabilità funzionale che non viene intercettata dalla rappresentazione scalare del dato.
Questo tipo di paziente rappresenta uno dei principali punti ciechi della diagnostica tradizionale e costituisce una motivazione clinica fondamentale per l’abbandono dell’ipotesi di valore assoluto.[2]
3. Instabilità ≠ errore
Riconsiderare la variabilità clinica
Nella lettura classica, la variabilità è un problema da eliminare. Nella prospettiva qui proposta, essa diventa invece un segnale clinico di primo ordine.
È necessario distinguere tra:
- rumore casuale, privo di struttura informativa;
- variabilità strutturata, che riflette cambiamenti reali nello stato del sistema.
Nei sistemi clinici complessi, la ripetizione della misura non conduce alla convergenza verso un valore stabile, ma alla manifestazione di un’instabilità coerente, che persiste anche in condizioni controllate. Questa instabilità non indica assenza di informazione, bensì la presenza di un’informazione di livello superiore, non accessibile attraverso strumenti statistici puramente descrittivi quali lo RDC.[3]
4. Limiti del formalismo statistico classico
La statistica tradizionale affronta la variabilità mediante parametri riassuntivi quali media e deviazione standard:
Tale rappresentazione assume implicitamente:
- indipendenza delle osservazioni;
- omogeneità del contesto;
- assenza di effetti di ordine.
Queste ipotesi risultano spesso violate nella pratica clinica reale. La media diventa un artefatto matematico, mentre la deviazione standard misura la dispersione senza coglierne la struttura.
In presenza di dipendenze contestuali e sequenziali, la riduzione dei dati a un valore medio non solo perde informazione, ma può occultare il fenomeno clinico rilevante.
5. Definizione: instabilità del numero clinico
Instabilità del numero clinico
Proprietà emergente di una misura clinica per cui il valore osservato varia in modo sistematico al variare del contesto, dello stato del sistema o della sequenza osservativa, rendendo inadeguata l’assunzione di un valore assoluto unico.
Questa definizione segna un passaggio concettuale decisivo: il problema non è più stimare meglio un numero, ma comprendere la natura del numero che viene stimato.
6. Simulazione didattica
Dal numero scalare al vettore clinico (Caso 7)
Per chiarire in modo intuitivo la crisi del valore assoluto, introduciamo una simulazione didattica basata su un indice fittizio, ispirato al Caso 7, che rappresenti simmetria e normalità funzionale.
In un approccio classico, tale indice verrebbe espresso come un numero scalare, assumendo implicitamente che esso descriva in modo completo lo stato clinico del paziente. Tuttavia, l’instabilità osservata suggerisce un cambiamento di rappresentazione: non più uno scalare, ma un vettore.
Definiamo quindi un indice clinico fittizio come vettore bidimensionale:
dove:
- rappresenta una componente di simmetria (con segno che indica la direzione della deviazione);
- rappresenta una componente di stabilità/normalità funzionale.
Il vettore non descrive un valore assoluto, ma uno stato clinico, caratterizzato sia dall’intensità complessiva della deviazione sia dalla sua direzione nello spazio clinico.
7. Rappresentazione grafica a quadranti
Il vettore clinico può essere rappresentato in un piano cartesiano inscritto in un cerchio, suddiviso in quattro quadranti. In questa rappresentazione:
- il modulo esprime la distanza complessiva dalla condizione centrale di simmetria e stabilità;
- la direzione del vettore esprime il tipo di deviazione clinica.
I quattro quadranti possono essere letti in modo qualitativo:
- Quadrante I: Simmetria e stabilità (condizione funzionale prossima alla norma; assenza di dolore e bassa dinamica patologica)
- Quadrante II: Asimmetria con instabilità clinica moderata (possibile compenso funzionale; rischio di sottostima o falsa rassicurazione clinica)
- Quadrante III: Asimmetria ed elevata instabilità (sistemi complessi non stazionari; quadro clinico attivo e chiaramente patologico)
- Quadrante IV: Simmetria con elevata instabilità clinica (dolore reale in assenza di asimmetrie macroscopiche; falso negativo della diagnostica classica)
Due pazienti possono quindi presentare valori medi simili, ma collocarsi in regioni profondamente diverse dello spazio clinico.
8. Implicazioni concettuali
Il passaggio dal numero scalare al vettore clinico mostra in modo intuitivo perché il valore assoluto fallisce nei sistemi complessi.
Quando la misura è instabile, la domanda clinica non è più “qual è il valore”, ma:Questa simulazione non costituisce ancora il formalismo completo dell’Indice Ψ, ma ne anticipa la logica fondamentale: il numero clinico cambia natura e diventa un oggetto orientato, contestuale e informativo.“In quale regione dello spazio clinico si colloca lo stato del paziente?”
Conclusione
Verso un nuovo formalismo
Il numero clinico non fallisce perché impreciso, ma perché viene trattato come assoluto in un sistema che assoluto non è. La crisi del valore assoluto non implica l’abbandono del numero, ma la necessità di ridefinirne lo statuto matematico ed epistemologico.
Nei capitoli successivi verranno introdotti i formalismi probabilistici e informazionali necessari per descrivere in modo rigoroso questi stati clinici, ponendo le basi operative dell’Indice .
Dal numero al vettore clinico
Nei sistemi complessi, il dato clinico non può più essere interpretato come una semplice intensità, lineare di valore assoluto ma deve essere considerato come uno stato orientato nello spazio diagnostico. Ciò richiede una rappresentazione vettoriale che includa non solo il modulo del dato, ma anche la sua direzione e la sua fase, intese come espressione della dinamica funzionale del sistema.
Questo capitolo pone le basi concettuali per tale transizione. Nei capitoli successivi verrà introdotta una rappresentazione vettoriale del dato clinico, preliminare allo sviluppo formale dell’Indice , in cui la misura diventa uno strumento orientativo e non più un semplice valore da confrontare con una soglia.
Variabili non commutative in clinica: l'ordine dell’informazione conta
- ↑ Kuhn T.S. – The Structure of Scientific Revolutions. University of Chicago Press, 1962.
- ↑ Cruccu G., Truini A. – Refractory neuropathic pain: assessment and interpretation. Neurology, 2013.
- ↑ Goldberger A.L., Peng C.K., Lipsitz L.A. – What is physiologic complexity and how does it change with aging and disease? Neurobiology of Aging, 2002.